Document de principes
Le diagnostic et la prise en charge de la syphilis congénitale : ne laisser passer aucune occasion
Affichage : le 28 mars 2024
Auteur(s) principal(aux)
Sergio Fanella MD, Ari Bitnun MD, Michelle Barton MD, Laura Sauvé MD, Comité des maladies infectieuses et d’immunisation
Résumé
La syphilis congénitale peut provoquer un arrêt de grossesse et une morbidité importante chez les nouveau-nés. L’épidémie actuelle de syphilis congénitale au Canada (particulièrement dans l’Ouest canadien) est une urgence sanitaire évitable. Les taux font foi d’un manque de contrôle de la syphilis dans la communauté et d’un manque de ressources de santé publique pour éviter une propagation qui s’est amorcée avant la pandémie de COVID-19. Les facteurs de risque incluent l’absence de soins prénatals, l’utilisation de méthamphétamines et d’autres substances psychoactives et un logement instable. Le dépistage, le traitement et le suivi pendant la grossesse, y compris chez les partenaires, constituent la pierre angulaire de la prévention. Les cliniciens qui s’occupent de nouveau-nés ont besoin d’examiner les aspects du traitement de la mère, le risque de réinfection, les résultats de la sérologie appariée de la syphilis chez la mère et le nouveau-né, de même que l’évaluation clinique du nouveau-né. Une évaluation complète du risque orientera la prise en charge et le suivi efficaces des nouveau-nés exposés à la syphilis in utero.
Mots-clés : grossesse; pénicilline; sérologie; syphilis
Le contexte général
La transmission des sous-espèces de pallidum du Treponema pallidum (syphilis) de la mère à l’enfant peut se produire in utero ou pendant la période intrapartum ou postpartum, par contact avec une lésion infectieuse des membranes muqueuses et de la peau de la mère. Les taux de transmission sont plus élevés en cas de syphilis primaire ou secondaire de la mère (>70 %) qu’en présence de la phase latente précoce (environ 40 %) et de la phase latente tardive (<10 %)[1]. L’infection de la mère est souvent asymptomatique ou associée à des symptômes non spécifiques comme la fièvre, une éruption ou des ulcères génitaux, souvent confondus avec d’autres affections. Le tiers des infections non traitées en début de grossesse est responsable d’un avortement spontané, d’une mort fœtale ou d’une mortinaissance en fin de grossesse. Un aperçu de la syphilis acquise, y compris les phases, les observations cliniques et les aspects diagnostiques, est exposé dans un autre document[2].
La syphilis congénitale (SC) est tout à fait évitable. Toutefois, malgré des décennies de sensibilisation, de tests standardisés et de recommandations thérapeutiques, des cas continuent de se déclarer pour diverses raisons, y compris le traitement inapproprié ou le dépistage sous-optimal de la mère à cause de l’absence de soins prénatals, de l’incapacité à fournir un traitement rapide malgré des résultats sérologiques positifs, de la réinfection après le traitement ou, dans certains cas, du défaut de traiter les partenaires sexuels.
Le contexte canadien
On observe une importante résurgence de la syphilis au Canada depuis vingt ans. De 2011 à 2020, les taux de syphilis infectieuse ont augmenté de 385 %, les hausses relatives les plus marquées s’étant produites dans l’Ouest canadien entre 2016 et 2020 (Alberta 484 %, Manitoba 537 %, Saskatchewan 891 %)[3]. Des facteurs de risque sont associés à la syphilis : l’utilisation de drogues injectables, l’utilisation de cristal méthamphétamine ou d’autres substances psychoactives, la vente ou l’achat de services sexuels, l’itinérance, l’utilisation irrégulière du préservatif, de multiples partenaires et un récent diagnostic d’autres infections transmissibles sexuellement ou par le sang[1]. Les taux de SC ont augmenté considérablement entre 2018 et 2020, passant de 4,6 cas à 13,4 cas sur 100 000 naissances[3]. Les régions de l’Ouest canadien ont été démesurément touchées[4].
Comprendre les diagnostics de syphilis et leur interprétation pendant la grossesse
En raison du potentiel de syphilis asymptomatique et de ses manifestations non spécifiques ou discrètes chez la mère, la sérologie est la pierre angulaire du diagnostic. À tout le moins, la sérologie de la syphilis est recommandée lors de la première visite prénatale, de même qu’entre 28 et 32 semaines de grossesse, puis à l’accouchement dans les secteurs où il y a des éclosions ou chez les personnes qui courent un risque continu d’infection[2]. La reprise du test est également préconisée en cas de soupçon clinique de réinfection maternelle, de nouvelle infection transmise sexuellement chez la mère en tout temps pendant la grossesse (p. ex., gonorrhée, Chlamydia), de mortinaissance après 20 semaines de grossesse ou conformément aux directives provinciales ou territoriales. Dans l’idéal, les nouveau-nés ne devraient pas obtenir leur congé de l’hôpital avant l’obtention des résultats des tests de dépistage de la syphilis chez la mère et la détermination des étapes de prise en charge appropriées.
Il existe deux types de tests sérologiques pour dépister la syphilis : les tests tréponémiques (TT) et les tests non tréponémiques (TNT). Tous deux doivent être utilisés pour assurer une prise en charge appropriée des patients, y compris les nouveau-nés chez qui on présume une SC. Les TT sont qualitatifs, mais plus sensibles et spécifiques que les TNT, qui sont semi-quantitatifs et peuvent donc mesurer la phase et l’activité de la maladie.
Les TT détectent les anticorps propres aux espèces de Treponema pallidum, y compris la sous-espèce pallidum du T. pallidum. Ils demeurent généralement positifs toute la vie après une infection et ne peuvent donc pas être utilisés pour surveiller la réponse au traitement. L’immunodosage de microparticules en chimioluminescence, l’agglutination de particules de T. pallidum et l’absorption d’anticorps tréponémiques fluorescents font partie des TT.
Les TNT se servent de la cardiolipine, du cholestérol et de la lécithine, un antigène contenu dans les membranes des cellules de mammifères et dans le T. pallidum. Ils incluent un test rapide de la réagine plasmatique (RPR) ou un test du Laboratoire de recherche sur les maladies vénériennes. (VDRL). Tous deux peuvent être effectués à partir d’un prélèvement de sang, mais le sang est favorisé pour le premier, et l’analyse du liquide céphalorachidien (LCR) pour le second. Ces TNT ne sont pas spécifiques et peuvent donner des résultats faussement positifs en présence de diverses situations cliniques, y compris les collagénoses avec manifestations vasculaires, la grossesse, les cancers, certaines infections virales (p. ex., le virus d’Epstein-Barr) ou d’autres infections à spirochètes comme la maladie de Lyme.
Les titres de TNT augmentent pendant les phases précoces de l’infection (syphilis primaire et secondaire), puis diminuent graduellement au fil du temps, que la maladie soit traitée ou non. Les titres de TNT chutent plus rapidement lors d’un traitement réussi, et il est donc important de suivre les titres de TNT au fil du temps. Une variation positive ou négative des titres est considérée comme significative si elle est multipliée par quatre ou plus (ce qui correspond à au moins deux dilutions; p. ex., de 1:128 à 1:32). Un changement de une ou deux dilutions n’est généralement pas considéré comme significatif en raison de la subjectivité de l’interprétation des résultats. En cas d’infection en phase précoce, les titres de RPR doivent diminuer d’un facteur de quatre ou plus, généralement dans l’année suivant le traitement, pour en confirmer l’efficacité. Dans un sous-groupe de personnes qui ont reçu un traitement approprié, les titres de TNT peuvent continuer à être décelables pendant une période prolongée ou indéfinie, généralement à faible taux. On parle alors d’état de cicatrice sérologique (ou de réaction sérofast).
En cas d’infection primaire précoce, un résultat réactif au TT peut également précéder un résultat réactif au TNT. Ainsi, dans certaines situations, la reprise du test s’impose dans les quatre à six semaines si le résultat du TT est réactif, mais que celui du TNT ne l’est pas. La syphilis latente tardive et la syphilis tertiaire sont souvent caractérisées par un résultat réactif au TT, mais non réactif au TNT (car la séroprévalence du TNT peut diminuer sans traitement au fil du temps). L’infection par un tréponème endémique (le pian, la pinta, le béjel) peut donner des résultats réactifs au TT et au TNT. Ces tréponématoses non vénériennes chroniques sont généralement contractées dans des régions en développement et ne s’accompagnent pas des complications cardiovasculaires et neurologiques qui peuvent être observées en cas de syphilis.
La détection directe du T. pallidum peut permettre de confirmer une infection active chez la mère. L’échantillon peut être prélevé sur des ulcères ou d’autres lésions ou sécrétions mucocutanées, sur le LCR, sur le liquide amniotique ou sur le placenta ou le cordon ombilical après une mortinaissance. La microscopie à fond noir est rarement disponible pour un usage clinique régulier, même dans les grands centres canadiens. L’immunohistochimie ou l’amplification en chaîne par polymérase sont désormais favorisées comme méthodes de détection directe ainsi que pour confirmer la maladie chez la mère.
Deux méthodes de dépistage de la syphilis pendant la grossesse sont utilisées au Canada et ailleurs, d’après un algorithme traditionnel ou inversé, mais la plupart préfèrent l’algorithme inversé[5]. Selon la méthode traditionnelle, le TNT est d’abord effectué puis, si les résultats sont réactifs, il est suivi d’au moins un TT. Selon l’algorithme inversé, le TT est effectué en premier, suivi d’un TNT, puis d’un second TT (ou non). La deuxième méthode a l’avantage de détecter les anticorps de la syphilis primaire plus rapidement et d’éliminer les résultats faussement positifs biologiques associés au TNT.
Le traitement pendant la grossesse
Le traitement privilégié de la syphilis infectieuse pendant la grossesse est la pénicilline G benzathine à longue durée d’action, administrée par voie intramusculaire. Le nombre de doses dépend de la phase de la syphilis de la mère. (La neurosyphilis de la mère est plutôt traitée par de la pénicilline G cristalline administrée pendant dix jours par voie intraveineuse IV.) La syphilis primaire, la syphilis secondaire et la syphilis latente précoce sont traitées par une dose de pénicilline G benzathine, mais certains experts et certaines régions sociosanitaires recommandent une dose supplémentaire. Trois doses sont recommandées en cas de syphilis latente tardive ou dans les situations où la phase de la maladie n’est pas clairement établie[6]. À part la pénicilline benzathine (ou la pénicilline G cristalline pour traiter la neurosyphilis chez la mère), aucun médicament n’est considéré comme un substitut acceptable pour prévenir la SC.
La norme minimale du traitement de la mère, considérée comme appropriée, inclut un nombre suffisant de doses de pénicilline G benzathine par voie intramusculaire (ou de pénicilline G IV en cas de neurosyphilis pendant dix jours), et le traitement doit se terminer plus de quatre semaines avant l’accouchement. Pour que le traitement soit considéré comme réussi, il faut que les titres de TNT soient au moins quatre fois moins élevés qu’avant son administration.
Le traitement de la syphilis en phase tardive peut être entrepris chez la mère malgré des taux de TNT déjà faibles, et il peut être impossible d’obtenir des titres quatre fois moins élevés avant l’accouchement. Un nombre suffisant de doses administré au moins quatre semaines avant l’accouchement peut continuer à orienter les futures décisions de prise en charge. C’est une question qui peut être abordée en infectiologie, lorsque la situation l’indique.
L’évaluation des nourrissons de mères ayant obtenu une sérologie réactive à la syphilis pendant leur grossesse
1. Le traitement approprié de la mère
La première étape des soins aux nourrissons de mères dont la sérologie est réactive consiste à examiner le dossier de la mère, à déterminer si elle a reçu un traitement approprié et à vérifier si ce traitement a été efficace (figure 1). Le dossier officiel du traitement doit provenir des autorités sanitaires locales pour établir les dates précises du traitement et les résultats du titrage sériel des TNT lors du suivi après le traitement. À l’examen des antécédents de la mère, il se peut que le médicament injecté ne soit pas de la pénicilline (p. ex., de la ceftriaxone par voie intramusculaire pour le traitement empirique de la gonorrhée). Pour évaluer le risque de réinfection, les cliniciens devraient inclure une histoire détaillée des partenaires sexuels de la mère, y compris la relation sexuelle la plus récente avec chacun d’eux, le traitement ou non des partenaires et le moment où ce traitement a eu lieu par rapport à celui de la mère. Des échanges opportuns avec les dispensateurs de soins de la mère pourraient fournir des renseignements supplémentaires sur les risques pour la mère et les autres aspects du traitement.
Figure 1. La détermination de la pertinence du traitement de la syphilis pendant la grossesse
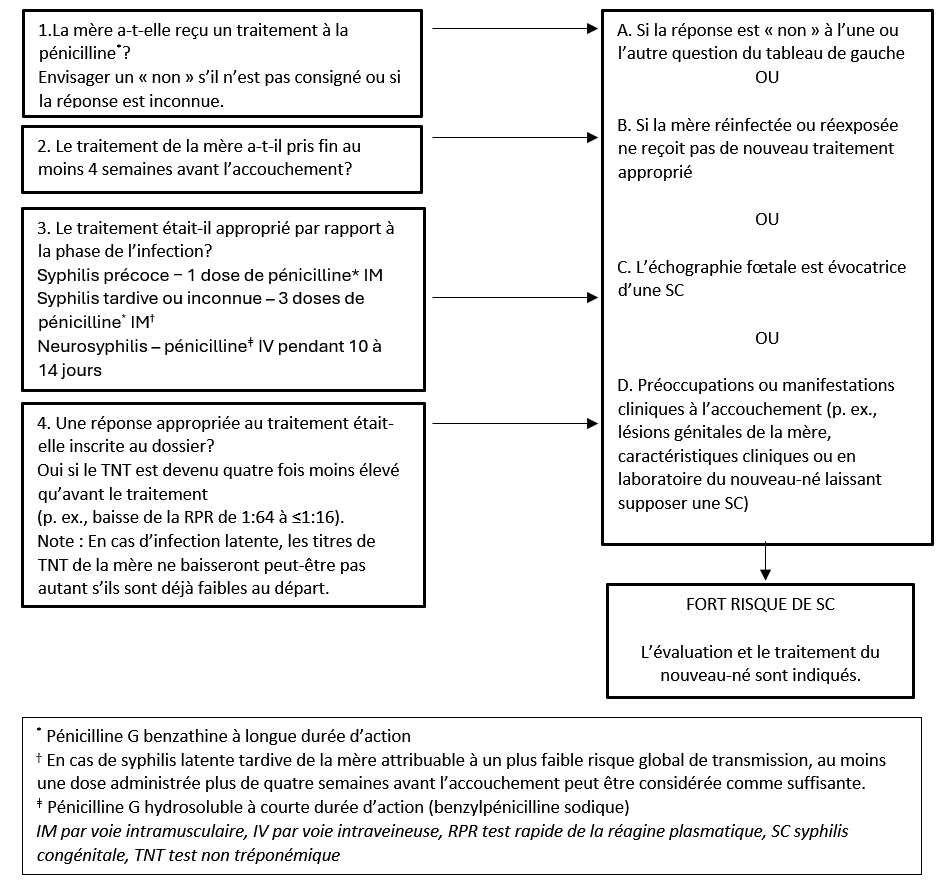
2. L’examen physique du nouveau-né
Tous les nouveau-nés, y compris ceux de mères ayant obtenu un résultat réactif au TNT ou au TT, devraient être soumis à un examen physique pour déceler des signes de SC. L’éventail des manifestations cliniques de la SC est résumé au tableau 1. À la naissance, de 50 % à 90 % des nouveau-nés sont asymptomatiques, et ils peuvent le demeurer pendant plusieurs semaines, sinon plusieurs mois. Bien des documents présentent un aperçu plus approfondi du spectre clinique de la SC[7]-[9]. Chez les nourrissons qui reçoivent un diagnostic de SC pendant la première enfance, mais après la période néonatale, les manifestations cliniques peuvent être semblables, mais un bon nombre de ces nourrissons peuvent également présenter des anomalies des os longs ou du LCR[10].
| Tableau 1. Les caractéristiques et les manifestations cliniques de la syphilis congénitale précoce | |
| Système | Caractéristiques |
| Croissance | Faible poids à la naissance, retard staturopondéral* |
| Général | Fièvre, pâleur, ictère, anasarque non immune, lymphadénopathie généralisée, syndrome de sepsis généralisé |
| Tête et cou | Rhinite, choriorétinite, cataractes, uvéite, kératite |
| Cutané | Lésions maculopapulaires*, desquamantes* ou vésicobulleuses |
| Cardiorespiratoire | Myocardite, insuffisance cardiaque congestive, détresse respiratoire, pneumonie |
| Gastro-intestinal | Hépatosplénomégalie*, funiculite nécrosante, pancréatite, transaminite |
| Système nerveux central | Neuropathies crâniennes, méningite, convulsions, perte auditive |
| Musculosquelettique | Dactylite, périostite* responsable d’une pseudoparalysie |
| Rénal | Protéinurie, hématurie ou syndrome néphrotique |
| Autre | Peut imiter d’autres syndromes infectieux, infections congénitales ou affections non infectieuses (p. ex., la leucémie myélomonocytaire juvénile) |
*Observations courantes
3. La comparaison des titres de TNT de la mère et du nouveau-né
Le clinicien devrait demander des prélèvements sériques appariés de la mère et du nouveau-né dans la période postpartum immédiate afin de comparer les titres de TNT. Les échantillons du nouveau-né doivent être prélevés par ponction veineuse, et non provenir du cordon ombilical, qui peut être contaminé par le sang de la mère et donner un résultat faussement positif. Dans la mesure du possible, le test sérologique doit être accéléré afin de comparer les titres rapidement et de prendre des décisions le plus vite possible au sujet de la prise en charge. Les demandes d’examen de laboratoire de la mère et du nouveau-né doivent préciser que les tests sont réclamés pour évaluer une infection congénitale.
Recommandations
1. Déterminer quels nouveau-nés devraient être soumis à un bilan complet et recevoir un traitement de la syphilis congénitale (figures 1 et 2)
Les décisions en matière de prise en charge du nouveau-né doivent tenir compte des détails du diagnostic de syphilis chez la mère, de la pertinence de son traitement, du risque de réinfection, des résultats de l’évaluation clinique et des examens du nouveau-né, ainsi que des résultats des tests non tréponémiques (TNT) de la mère et du nouveau-né dès la naissance. Il faut se rappeler que les immunoglobulines G de la mère observées au test tréponémique (TT) ou au TNT sont transférées au fœtus, à moins que l’infection se produise à la fin du troisième trimestre ou pendant la période périnatale. Les prochaines rubriques présentent des conseils de prise en charge en fonction du moment du diagnostic de la mère et des manifestations cliniques chez le nouveau-né.
A. La syphilis diagnostiquée à la fin du troisième trimestre, pendant la période intrapartum ou pendant la période postpartum immédiate
Ce scénario dénote un fort risque de syphilis congénitale (SC). Chez les femmes qui arrivent en travail, dont les soins prénatals étaient limités ou inexistants et dont on ne sait pas si elles ont la syphilis, l’évaluation doit inclure un test de dépistage urgent de la syphilis [11]. Les cliniciens peuvent consulter le document de principes de la Société canadienne de pédiatrie intitulé La réduction du risque d’infection périnatale chez les nouveau-nés de mères dont les soins prénatals étaient inappropriés pour savoir quels autres tests de dépistage des maladies infectieuses demander. Lorsque le résultat sérologique de la mère est réactif à la syphilis, le nouveau-né doit être considéré comme très vulnérable à la SC et être soumis à une évaluation complète (voir ci-dessous) et à un traitement de la SC, quels que soient les résultats de ses examens. Les nouveau-nés dont la mère a reçu un diagnostic tardif en cours de grossesse, mais avant l’accouchement, n’a pas terminé le traitement recommandé au moins quatre semaines avant d’accoucher et dont la baisse des titres de TNT n’est donc pas au moins quatre fois plus faible qu’avant le traitement devraient également être considérés comme à haut risque de SC et pris en charge en conséquence. Les cliniciens devraient savoir que des résultats négatifs au dépistage de la syphilis à l’accouchement n’écartent pas complètement la possibilité d’infection de la mère. En effet, une mère infectée pourrait obtenir un résultat sérologique négatif pendant une période pouvant aller jusqu’à 90 jours malgré l’infection, tandis que son nouveau-né, bien qu’il ait été exposé, obtiendrait un résultat négatif. Si les soupçons sont élevés (p. ex., si d’autres infections transmises sexuellement sont diagnostiquées à l’accouchement), il sera peut-être nécessaire de mesurer de nouveau les titres de la mère après l’accouchement, pour écarter complètement le risque de syphilis très récente de la mère et pour orienter le suivi du nouveau-né.
B. La syphilis diagnostiquée en début de grossesse
La syphilis asymptomatique de la mère peut être diagnostiquée dans le cadre du dépistage prénatal systématique ou celle-ci peut se soumettre à l’évaluation d’une maladie compatible avec la syphilis et découvrir qu’elle est enceinte. Grâce à la détection anténatale précoce de la syphilis chez la mère, on peut entreprendre rapidement un traitement et réduire le risque de SC. Dans tous les cas, il faut confirmer la pertinence du traitement de la mère, le suivi et la réponse. Le risque d’infection congénitale est marqué lorsque le TNT sérique du nouveau-né est quatre fois plus élevé (deux dilutions) que celui de la mère (p. ex., lorsque les titres de la mère sont de 1:4, ceux du nouveau-né ne devraient pas dépasser 1:8). Les nouveau-nés ont besoin d’une évaluation complète et du traitement d’une éventuelle SC si les titres sont plus de quatre fois supérieurs à la normale ou qu’on s’interroge sur la pertinence du traitement de la mère, la possibilité de réinfection ou des observations compatibles avec la SC à l’examen physique.
Si la mère a reçu un traitement approprié et qu’elle ne court pas de risque de réinfection, que les sérologies appariées semblent rassurantes et que l’examen du nouveau-né est normal, celui-ci peut obtenir son congé s’il reçoit un plan de suivi ambulatoire (voir Le suivi des nouveau-nés dont la mère a obtenu un résultat réactif à la syphilis, ci-dessous).
C. La mère ayant obtenu un diagnostic de syphilis et ayant suivi un traitement avant la grossesse en cours
Comme dans les scénarios précédents, il faut confirmer la pertinence du traitement antérieur et la réponse de la mère et obtenir une histoire axée sur le risque de réinfection. Il faut demander des tests de sérologie conjoints de la mère et du nouveau-né et les interpréter comme il est décrit ci-dessus. Le traitement de la SC n’est pas indiqué chez le nouveau-né lorsque le traitement antérieur de la mère était approprié et qu’il n’y a pas de crainte de réinfection ou de réexposition, que l’examen du nouveau-né est normal et que les résultats appariés de la sérologie sont rassurants. Les nouveau-nés peuvent obtenir leur congé dans l’attente des résultats du TNT lorsque le clinicien a créé une relation de confiance avec ses proches, qu’il n’y a pas de crainte de le perdre au suivi et que les résultats du TNT de la mère à l’accouchement ne différaient pas vraiment de ceux obtenus après le traitement. En cas de craintes relatives au suivi, la stratégie privilégiée consiste à maintenir le nouveau-né à l’hôpital jusqu’à l’obtention de ses résultats de TNT.
D. Le nouveau-né qui a des manifestations cliniques ou des résultats sérologiques fortement évocateurs de la syphilis congénitale (quel que soit le traitement de la mère et sa réponse au traitement)
Les nouveau-nés de mères dont la sérologie est réactive à la syphilis et dont les observations physiques ou les examens (tels que des changements osseux) sont évocateurs de la SC ou dont les titres de RPR sont au moins quatre fois supérieurs (deux dilutions) à ceux de la mère obtenus conjointement, quelle que soit la pertinence du traitement anténatal de la mère, devraient être soumis à une évaluation complète et recevoir un traitement de la SC (figure 2). Les nouveau-nés de mères ayant des manifestations d’infection placentaire devraient également être soumis à un bilan complet et à un traitement, même si leur examen physique ne comporte aucune particularité.
Figure 2. La prise en charge initiale des nouveau-nés de mères ayant un résultat positif à la sérologie de la syphilis
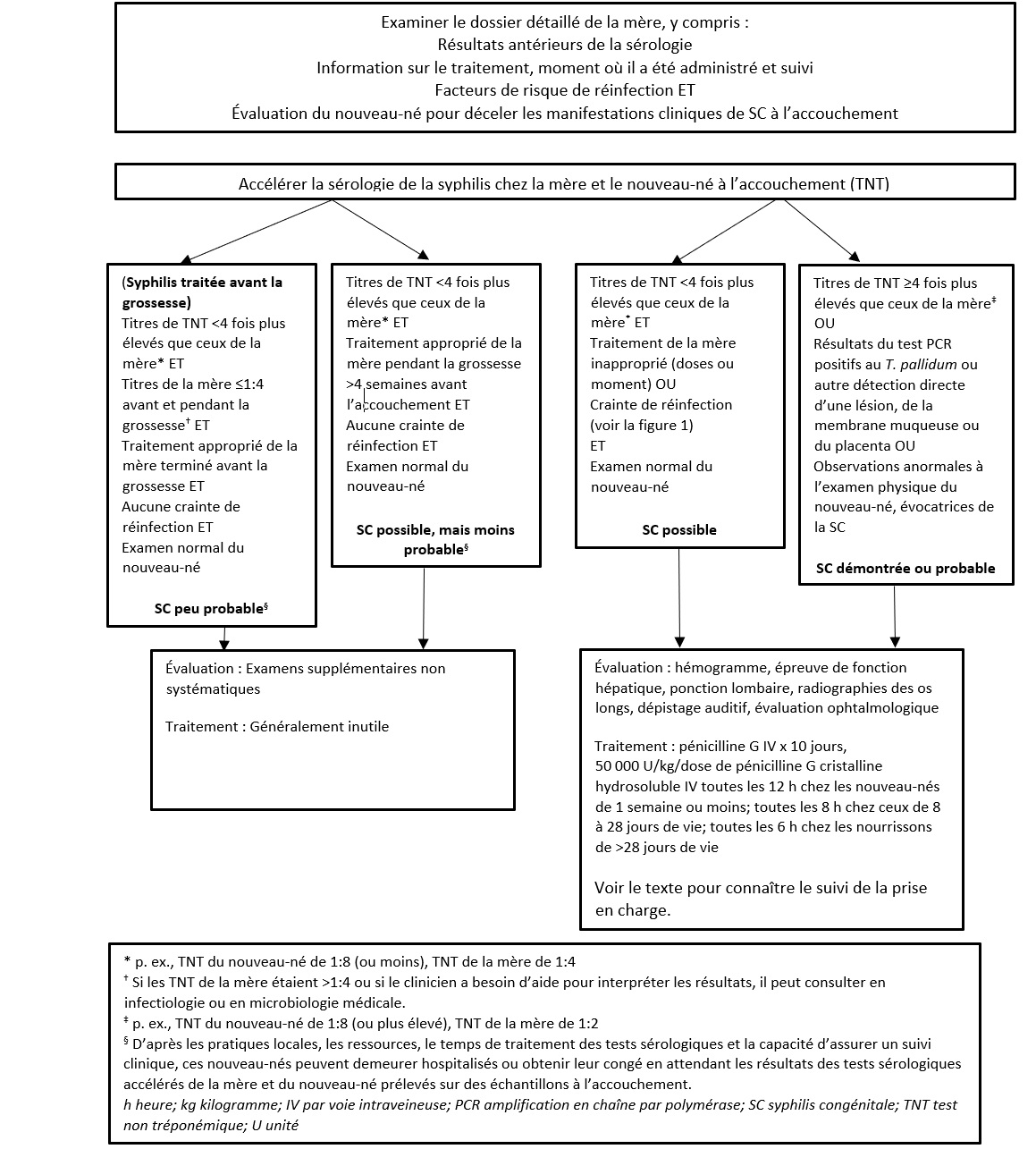
E. Le nouveau-né d’une mère qui n’a pas reçu de soins anténatals ou dont l’infection par la syphilis est inconnue et qui n’est pas disponible pour se soumettre à un test
Dans le scénario où aucun test sérologique n’a été effectué chez la mère, où on ne peut pas y avoir accès et où on ne connaît pas ou on ne peut pas obtenir son état sérologique, le nouveau-né devrait être soumis au dépistage à la naissance[11]. Les nouveau-nés dont le résultat de la sérologie est réactif, quelles que soient les observations cliniques, devraient être soumis à un bilan complet et recevoir un traitement assorti d’un suivi, tout comme ceux qui ont terminé un traitement de SC. Chez les nouveau-nés qui commencent par obtenir un résultat négatif au dépistage, des tests de suivi doivent être effectués dès la survenue de préoccupations cliniques. Si le nouveau-né demeure asymptomatique, la reprise du dépistage à trois mois de vie permet d’exclure une transmission à la fin du dernier trimestre. Il n’est pas nécessaire d’effectuer une sérologie de suivi après trois mois de vie si le nourrisson est asymptomatique et que la reprise du test donne toujours un résultat négatif.
2. L’évaluation initiale et le traitement de la syphilis congénitale
Dans les scénarios à plus haut risque (p. ex., infection active chez la mère, traitement inapproprié ou réponse des titres de TNT au traitement, risque de réinfection, manifestations cliniques de SC ou titres de TNT du nouveau-né au moins quatre fois plus élevés que ceux de la mère), et après un examen physique ciblé du nouveau-né et une sérologie appariée de la mère et du nouveau-né, les évaluations supplémentaires à réaliser ou à envisager sont énoncées au tableau 2.
Tableau 2. Évaluations recommandées et supplémentaires dans les scénarios à haut risque de syphilis congénitale
| Examens recommandés | Hémogramme avec numération leucocytaire différentielle |
| Épreuves de fonction hépatique (p. ex., ALT, AST; d’autres selon les indications cliniques) | |
| LCR pour la numération cellulaire et différentielle, la glycémie, la protéinurie et la sérologie de la syphilis par TNT | |
| Radiographies des os longs (p. ex., fémur et tibia-péroné bilatéraux) | |
| Dépistage auditif (potentiels évoqués auditifs du tronc cérébral) | |
| Évaluation ophtalmologique* | |
| Examens supplémentaires d’après les indications cliniques et la disponibilité | |
| Neuro-imagerie† et échographie pour déceler une organomégalie | |
| Écouvillon nasopharyngé et écouvillons de toute lésion muqueuse ou cutanée pour dépister le T. pallidum par test PCR | |
| Examen pathologique (± test PCR du T. pallidum) du placenta des femmes chez qui on soupçonne une infection active à l’accouchement | |
|
*Une syphilis oculaire peut se déclarer à toutes les phases de l’infection et même chez des nouveau-nés autrement asymptomatiques, mais est plus courante chez ceux atteints d’une neurosyphilis. † L’imagerie par résonance magnétique est la modalité de neuro-imagerie favorisée si l’examen du système nerveux central du nouveau-né est anormal ou en présence de déficiences neurologiques ou de convulsions. ALT alanine aminotransférase, AST aspartate aminotransférase, LCR liquide céphalorachidien, PCR amplification en chaîne par polymérase, TNT test non tréponémique |
|
L’administration de pénicilline G cristalline hydrosoluble, sous forme de 50 000 unités/kg/dose pendant dix jours, est le traitement de première intention en présence de cas plus à risque ou confirmés de SC. La fréquence des doses est fonction de l’âge : toutes les 12 heures jusqu’à sept jours de vie, toutes les huit heures chez les nouveau-nés de huit à 28 jours de vie et toutes les six heures chez les nourrissons de plus de quatre semaines de vie. Puisque les données sont rares, l’utilisation d’ampicilline IV (ou d’autres bêtalactamines) pour traiter d’autres syndromes de sepsis ne peut remplacer la pénicilline IV. Si l’ampicilline est utilisée pour traiter le sepsis ou pour d’autres raisons et que la SC est confirmée ou fortement présumée, il est possible d’administrer conjointement de la pénicilline et de l’ampicilline dans l’attente des résultats des tests. Il faut installer une voie d’accès IV stable pour garantir un traitement ininterrompu. Certaines sources recommandent la reprise systématique du traitement si un intervalle de plus de 24 heures s’écoule sans administration d’une dose de pénicilline, même si les données probantes en ce sens ne sont pas claires[12]. Des préoccupations sont soulevées si une dose est omise pendant plus de 24 heures, mais plutôt que d’omettre d’autres doses en attendant de remplacer la voie intraveineuse, on peut envisager l’administration quotidienne de 50 000 unités/kg/dose de pénicilline procaïne par voie intramusculaire en attendant l’accès IV[12].
Les nouveau-nés chez qui on envisage une évaluation complète et un traitement de la SC devraient également être évalués en infectiologie pédiatrique. Il est probablement inutile de les hospitaliser une nuit pour l’examen. La consultation d’un spécialiste facilite le processus d’examen et la planification du suivi. Une consultation en infectiologie est également préconisée en cas d’inquiétudes relatives à une allergie à la pénicilline (inhabituelle chez les nouveau-nés), à des réactions indésirables importantes (p. ex., réaction de Jarisch-Herxheimer), à la disponibilité de la pénicilline ou à l’interprétation des résultats de la sérologie de la syphilis. Chez les nouveau-nés exposés qui présentent un plus faible risque, semblent être dans un bon état général et dont aucune observation clinique n’est évocatrice de la SC, le traitement peut être suspendu dans l’attente des résultats de la sérologie appariée. Si le nouveau-né n’est pas dans un bon état général, qu’il est plus à risque de SC ou que les observations cliniques sont compatibles avec la SC, il est raisonnable d’entreprendre un traitement empirique dans l’attente d’autres examens.
Des associations de perte auditive, d’anomalies ophtalmologiques et de séquelles neurodéveloppementales ont été signalées chez les nouveau-nés atteints de neurosyphilis congénitale[13]. Une ponction lombaire (PL) est recommandée en présence d’une SC confirmée, hautement probable ou possible (figure 2), car elle permet de confirmer une neurosyphilis. Dans les régions sociosanitaires où il n’est pas nécessairement facile d’obtenir une évaluation audiologique, ophtalmologique et neurodéveloppementale, la PL permettra de déterminer quels nouveau-nés ont le plus besoin de s’y soumettre. Chez les nouveau-nés qui se trouvent dans la catégorie de SC possible (figure 2), la PL n’est pas systématiquement nécessaire s’ils reçoivent un traitement de pénicilline G sur une période de dix jours.
Certains experts recommandent une seule dose ou trois doses hebdomadaires de pénicilline G benzathine à longue durée d’action pour les nouveau-nés qui ne présentent pas de manifestations cliniques ou sérologiques de SC, mais dont la mère semble avoir reçu un traitement anténatal approprié. Cependant, cette démarche devrait être généralement découragée, car un nouveau-né atteint de neurosyphilis peut présenter une baisse faussement rassurante de ses titres sériques, qui risquerait de retarder le traitement de cette grave infection sous-jacente[12]. En cas de craintes importantes relativement au suivi dans un tel scénario, toute décision relative au traitement et au suivi devrait être prise en consultation avec l’infectiologie pédiatrique. Enfin, lorsque le clinicien s’inquiète du risque de réexposition et du suivi même si le nouveau-né est asymptomatique et que sa sérologie est appropriée, l’option thérapeutique à privilégier consiste à procéder à une évaluation complète et à un traitement de pénicilline G IV sur dix jours.
3. Le suivi des nouveau-nés dont la mère a obtenu un résultat réactif à la sérologie de la syphilis
Une sérologie de suivi s’impose pour tous les nouveau-nés de mères dont le résultat de la sérologie est réactif à la syphilis puisque le traitement de la mère et du nouveau-né ne prévient ni ne guérit tous les cas de SC (tableau 3). Les nouveau-nés de mères qui présentent une séroconversion peu après l’accouchement devraient également être suivis en raison du risque d’exposition, et il faudrait envisager une évaluation plus approfondie et un éventuel traitement en fonction des résultats de l’examen et des tests de laboratoire.
Chez tous les nouveau-nés dont les résultats du TNT sont réactifs à la naissance, la sérologie devrait être reprise tous les deux à trois mois (au moins jusqu’à l’âge de six mois), qu’ils aient été traités ou non (figure 2). Si le nouveau-né n’a pas reçu de traitement de la SC à la naissance (d’après les critères d’évaluation du risque exposés aux figures 1 et 2), les premiers prélèvements de reprise devraient être effectués vers six semaines de vie. S’il a reçu un traitement, le premier test de reprise pourrait alors avoir lieu à trois mois de vie. Chez le nourrisson non infecté, un résultat de TNT réactif causé par un transfert passif d’anticorps maternels est souvent devenu négatif à trois mois de vie et devrait l’être à six mois de vie. Le transfert passif des IgG du TT de la mère peut persister plus longtemps, mais est souvent négatif à 12 mois de vie et devrait l’être à 18 mois de vie chez tous les nourrissons non infectés[14].
Tableau 3. Suivi sérologique recommandé chez les nouveau-nés de mère dont le résultat sérologique était réactif à la syphilis
| Traitement de l’infection | Moment de la sérologie de la syphilis* |
| Non traité à l’accouchement (parce qu’un traitement approprié de la mère s’est terminé AVANT la grossesse ET qu’aucune inquiétude de réinfection de la mère n’a été soulevée après le traitement) |
Naissance 3 mois 6 mois† 12 à 18 mois |
| Non traité à l’accouchement (parce qu’un traitement approprié de la mère s’est terminé pendant la grossesse, >4 semaines avant l’accouchement ET qu’il n’y a aucune inquiétude de réinfection de la mère après le traitement) |
Naissance ~6 à 8 semaines 4 mois 6 mois 12 à 18 mois |
| Traité par de la pénicilline G IV pendant 10 jours dès la naissance |
Naissance 3 mois 6 mois 12 à 18 mois |
|
*Si le résultat du TT n’est pas réactif à compter de six mois de vie, il n’est pas nécessaire de reprendre les prélèvements par la suite, à moins de préoccupations cliniques. Si les titres de TNT augmentent au test de suivi, consulter en infectiologie. Si le résultat du TNT demeure réactif après six mois de vie, reprendre le test tous les mois et consulter en infectiologie. †Si les résultats des TNT et des TT sont non réactifs à plus de trois mois de vie et que le risque de réinfection de la mère en fin de grossesse demeure faible, aucun autre test n’est indiqué. Si le risque d’exposition anténatale tardive persiste, un suivi sériel complet à six mois de vie, puis entre 12 et 18 mois de vie, s’impose. TNT test non tréponémique, TT test tréponémique |
|
Chez les nourrissons traités, le TNT devrait suivre une tendance à la baisse semblable, même s’il peut falloir plus de six mois avant que les titres se normalisent s’ils étaient élevés à l’accouchement ou que le traitement a été entrepris après la période néonatale. Une diminution constante de la RPR serait rassurante dans les deux situations. Chez les nourrissons atteints de SC, les résultats du TT devraient demeurer constamment positifs, même si certains résultats sont devenus non réactifs à l’âge de 18 mois [15].
Remerciements
Le comité d’étude du fœtus et du nouveau-né, le comité de la pédiatrie communautaire et le comité de la santé des Premières Nations, des Inuits et des Métis de la Société canadienne de pédiatrie ont révisé le présent document de principes, de même que des membres du comité de pédiatrie de l’Association pour la microbiologie médicale et l’infectiologie Canada, du comité des infections transmises sexuellement de l’Association des sages-femmes de l’Ontario et du comité des maladies infectieuses de la Société des obstétriciens et gynécologues du Canada.
COMITÉ DES MALADIES INFECTIEUSES ET D’IMMUNISATION DE LA SOCIÉTÉ CANADIENNE DE PÉDIATRIE (2022)
Membres : Michelle Barton MD; Ari Bitnun MD; Sergio Fanella MD; Justin Penner MD; Raphael Sharon MD (représentant du conseil); Laura Sauvé MD (présidente); Karina A. Top MD
Représentants : Ari Bitnun MD, Groupe canadien de recherche pédiatrique et périnatale sur le VIH/sida; Cheryl Foo MD, Programme canadien de surveillance active de l’immunisation (IMPACT); Fahamia Koudra MD, Le Collège des médecins de famille du Canada; Yvonne Maldonado MD, comité des maladies infectieuses, American Academy of Pediatrics; Dorothy L. Moore MD, Comité consultatif national de l’immunisation; Marina Salvadori MD, Agence de la santé publique du Canada; Isabelle Viel-Thériault MD, Comité consultatif de la médecine tropicale et de la médecine des voyages
Conseillère : Noni E. MacDonald MD
Auteurs : Sergio Fanella MD, Ari Bitnun MD, Michelle Barton MD, Laura Sauvé MD
Références
- Agence de la santé publique du Canada. La syphilis au Canada : rapport technique sur les tendances épidémiologiques, les déterminants et interventions – Tendances épidémiologiques de la syphilis au Canada, 2009-2018. https://www.canada.ca/fr/services/sante/publications/maladies-et-affections/syphilis-rapport-epidemiologiques.html#3 (consulté le 30 novembre 2023).
- Agence de la santé publique du Canada. Les maladies transmises sexuellement et par le sang : Guides à l’intention des professionnels de la santé. Guide sur la syphilis : Informations importantes et ressources. https://www.canada.ca/fr/sante-publique/services/maladies-infectieuses/sante-sexuelle-infections-transmissibles-sexuellement/lignes-directrices-canadiennes/syphilis.html (consulté le 30 novembre 2023).
- Aho J, Lybeck C, Tetteh A et coll. Hausse des taux de syphilis au Canada, 2011 à 2020. Can Comm Dis Rep 2022;48(23):52–60. doi : 10.14745/ccdr.v48i23a01f.
- Santé, Aînés et Vie active Manitoba. Congenital Syphilis in Manitoba. Le 25 février 2019. https://www.gov.mb.ca/health/publichealth/cdc/docs/hcp/2019/022519.pdf (consulté le 30 novembre 2023).
- Levett PN, Fonseca K, Tsang RS et coll. Canadian Public Health Laboratory Network laboratory guidelines for the use of serological tests (excluding point-of-care tests) for the diagnosis of syphilis in Canada. Can J Infect Dis Med Microbiol 2015;26 Suppl A(Suppl A):6A-12A. doi : 10.1155/2015/983425.
- Agence de la santé publique du Canada. Santé sexuelle et infections transmissibles sexuellement : Les maladies transmises sexuellement et par le sang : Guide à l’intention des professionnels de la Santé. Guide sur la syphilis : Traitement et suivi. https://www.canada.ca/fr/sante-publique/services/maladies-infectieuses/sante-sexuelle-infections-transmissibles-sexuellement/lignes-directrices-canadiennes/syphilis/traitement-suivi.html (consulté le 30 novembre 2023).
- Woods CR. Syphilis in children: Congenital and acquired. Semin Pediatr Infect Dis 2005;16(4):245-57. doi : 10.1053/j.spid.2005.06.005.
- Heston S, Arnold S. Syphilis in children. Infect Dis Clin N Am 2018;32(1):129–44. doi : 10.1016/j.idc.2017.11.007.
- Keuning MW, Kamp GA, Schonenberg-Meinema D, Dorigo-Zetsma JW, van Zuiden JM, Pajkrt D. Congenital syphilis, the great imitator − Case report and review. Lancet Infect Dis 2020;20(7):e173-9. doi : 10.1016/S1473-3099(20)30268-1.
- Kimball A, Bowen VB, Miele K et coll. Congenital syphilis diagnosed beyond the neonatal period in the United States: 2014-2018. Pediatrics 2021;148(3):e2020049080. doi : 10.1542/peds.2020-049080.
- Bitnun A, Sauvé L, Fanella, S; Société canadienne de pédiatrie, comité des maladies infectieuses et d’immunisation. La réduction du risque d’infection périnatale chez les nouveau-nés de mères dont les soins prénatals étaient inappropriés. https://cps.ca/fr/documents/position/la-reduction-du-risque-dinfection-perinatale-chez-les-nouveau-nes-de-meres-dont-les-soins-prenatals-etaient-inappropries.
- Centers for Disease Control and Prevention. Sexually Transmitted Infections Treatment Guidelines, 2021. Congenital Syphilis. Le 22 juillet 2021. https://www.cdc.gov/std/treatment-guidelines/congenital-syphilis.htm (consulté le 30 novembre 2023).
- Lim J, Yoon SJ, Shin JE et coll. Outcomes of infants born to pregnant women with syphilis: A nationwide study in Korea. BMC Pediatr 2021;21(1):47. doi : 10.1186/s12887-021-02502-9.
- Rawstron SA, Mehta S, Marcellino L, Rempel J, Chery F, Bromberg K. Congenital syphilis and fluorescent treponemal antibody test reactivity after the age of 1 year. Sex Transm Dis 2001;28(7):412-16. doi: 10.1097/00007435-200107000-00009.
- Singh AE, Guenette T, Gratrix J et coll. Seroreversion of treponemal tests in infants meeting Canadian surveillance criteria for confirmed early congenital syphilis. Pediatr Infect Dis J 2013;32(3):199-202. doi : 10.1097/INF.0b013e318273599c.
- Wilkinson RH, Heller RM. Congenital syphilis: Resurgence of an old problem. Pediatrics 1971;47(1):27-30.
- Medoro AK, Sánchez PJ. Syphilis in neonates and infants. Clin Perinatol 2021;48(2):293-309. doi : 10.1016/j.clp.2021.03.005.
- Société canadienne de pédiatrie. Les soins aux enfants néo-canadiens : Guide pour les professionnels de la santé œuvrant auprès des familles immigrantes et réfugiées. L’évaluation médicale des enfants immigrants et réfugiés. Mise à jour en mars 2023. https://enfantsneocanadiens.ca/screening/assessment.
Avertissement : Les recommandations du présent document de principes ne constituent pas une démarche ou un mode de traitement exclusif. Des variations tenant compte de la situation du patient peuvent se révéler pertinentes. Les adresses Internet sont à jour au moment de la publication.




